Ο πόνος στο μαστό ή αλλιώς μασταλγία είναι από τα συχνότερα συμπτώματα που οδηγούν τις γυναίκες στο μαστολόγο. Οι ασθενείς φοβούνται ότι πίσω από τον πόνο μπορεί να κρύβεται κάποια κακοήθεια, η αλήθεια είναι όμως ότι ο καρκίνος μόνο σε κάποιες περιπτώσεις συνοδεύεται από πόνο.
Υπάρχουν πάρα πολλά αίτια που μπορούν να προκαλέσουν μασταλγία. Για παράδειγμα οι ορμονικές διαταραχές κατά την διάρκεια του κύκλου της περιόδου και η αύξηση των οιστρογόνων και της προγεστερόνης κατά τη διάρκεια της κύησης, συχνά προκαλούν διάταση και ενόχληση στους μαστούς.
Κάποια μορφή πρηξίματος και ευαισθησίας λίγο πριν την περίοδο θεωρείται φυσιολογική, λόγω του συγκεκριμένου ορμονικού προφίλ σε αυτή τη φάση του κύκλου.
Η μασταλγία στον ένα ή και στους δύο μαστούς, προκαλεί φόβο στις γυναίκες γιατί συχνά τον συνδέουν με τον καρκίνο του μαστού.
Ωστόσο ο πόνος δεν αποτελεί συνηθισμένο σύμπτωμα στον καρκίνο του μαστού.
Τύποι πόνου
- Κυκλική –περιοδική μασταλγία
Παρουσιάζεται περίπου στα ¾ των γυναικών. Ο πόνος είναι τυπικά χειρότερος πριν από την αναμενόμενη έμμηνη ρύση και εξαφανίζεται με την αρχή της περιόδου. Επίσης, μπορεί να εμφανιστεί, με διαφορετική όμως ένταση, σε όλη την διάρκεια του κύκλου. Είναι αισθητός συνήθως και στους δύο μαστούς. Λόγω αυτής της σχέσης του πόνου με τον μηνιαίο κύκλο, η μασταλγία οφείλεται στις ορμόνες που ρυθμίζουν την μηνιαία περίοδο. Ο πόνος είναι πιο έντονος σε νεαρές γυναίκες, αλλά έχει παρατηρηθεί και σε γυναίκες μετά την εμμηνόπαυση που παίρνουν ορμονοθεραπεία( HRT).
- Μη κυκλική μασταλγία
Δεν συσχετίζεται με την έμμηνη ρύση και συμβαίνει πιο σπάνια από την περιοδική μασταλγία. Τυπικά, παρουσιάζεται σε γυναίκες άνω των 40 ετών και εντοπίζεται μόνο στον ένα μαστό. Μπορεί να συνδέεται με την παρουσία κύστης , ινοαδενώματος, φλεγμονής στον μαστό ή ακόμα και από τον μη καλά εφαρμοσμένο στηθόδεσμο.
- Μασταλγία ή ευαισθησία του μαστού κατά την εφηβεία σε αγόρια
Συσχετίζεται συνήθως και με γυναικομαστία (αύξηση του αδένα στα αγόρια) και οφείλεται στις ορμονικές αλλαγές κατά αυτή την περίοδο ταχείας ανάπτυξης.
- Μασταλγία σε περίπτωση φλεγμονής
Αυτό ονομάζεται μαστίτιδα και παρουσιάζεται με πόνο στον μαστό, ερυθρότητα και οίδημα όπως και με αυξημένη θερμοκρασία του αδένα. Η μαστίτιδα είναι πιο συχνή σε θηλάζουσες γυναίκες. Οφείλεται σε μικρόβια που εισχωρούν στους γαλακτοφόρους πόρους από το στόμα του βρέφους. Η αντιμετώπιση της πρέπει να είναι άμεση προς αποφυγή επιπλοκών. Μαστίτιδα που παρουσιάζεται σε μη θηλάζουσα γυναίκα, χρειάζεται διερεύνηση από ειδικό ιατρό για διαφοροδιάγνωση από το φλεγμονώδη καρκίνο του μαστού.
Άλλες πιθανές αιτίες πόνου:
- Ινοκυστική μαστοπάθεια
- Προεμμηνοπαυσιακό σύνδρομο
- Εγκυμοσύνη και θηλασμός
- Αρχή εφηβείας ή εμμηνόπαυσης
- Έρπητας ζωστήρας
- Θεραπεία με οιστρογόνα
- Φάρμακα όπως σπιρονολακτόνη, διγοξίνη, χλωροπρομαζίνη, μεθυλντόπα που προκαλούν γυναικομαστία στους άνδρες
- Φλεγμονή
- Τραύμα στον μαστό
- Καρκίνος μαστού
Θεραπεία Μασταλγίας
Αφού αποκλεισθεί ο καρκίνος, όπου υπάρχει ένδειξη, η μασταλγία αντιμετωπίζεται με αλλαγή του τρόπου ζωής. Ο τρόπος στήριξης του στήθους, δηλαδή ο στηθόδεσμος, παίζει σημαντικό ρόλο. Σε κάποιες περιπτώσεις μασταλγίας μπορεί να δοθούν φυτικά σκευάσματα ή σπανιότερα φαρμακευτική αγωγή ή απλά παυσίπονα.
Σε ποιες ηλικίες εμφανίζονται:
Η ύπαρξη των κύστεων είναι πολύ συχνή στην παραγωγική ηλικία της γυναίκας, ιδιαίτερα κοντά στην ηλικία της εμμηνόπαυσης. Αντίθετα στις μεγάλης ηλικίας γυναίκες οι κύστεις είναι σπανιότερες.
Είδη Κύστεων: Διακρίνουμε δύο ειδών κύστεις: τις μικρές κύστεις, με μέγεθος ελάχιστων χιλιοστών και τις μεγαλύτερες κύστεις (ή μακροκύστεις) που μπορούν να φτάσουν σε μέγεθος αρκετά εκατοστά.
Εντοπισμός:
Συνήθως οι περισσότερες μικρές κύστεις δεν προκαλούν συμπτώματα και δεν γίνονται αντιληπτές από την ασθενή ή από τον γιατρό με την ψηλάφηση. Οι μεγάλες κύστεις, όμως, ιδιαίτερα αν βρίσκονται κοντά στην επιφάνεια του μαστού (κοντά στο δέρμα), είναι συχνά ψηλαφητές (αγχώνοντας τις γυναίκες που όταν τις πιάσουν, επειδή έχουν την μορφή ενός όγκου, νομίζουν ότι πρόκειται για καρκίνο). Η σύσταση τους είναι υπόσκληρη έως σκληρή και έχουν ομαλή επιφάνεια. Αν μεσολαβεί μεταξύ κύστεως και δέρματος άφθονος μαζικός ιστός, η επιφάνεια μπορεί να ψηλαφάται ως μικροοζώδης. Μερικές φορές οι κύστεις είναι επώδυνες (ιδιαίτερα αν πιεστούν έντονα, όπως συμβαίνει κατά την διενέργεια της μαστογραφίας).
Διάγνωση:
Ο γιατρός μόνο με την ψηλάφηση δύσκολα μπορεί να καταλάβει αν ο όγκος που πιάνει είναι κύστη ή όχι. Για να κάνει τη διάγνωση πρέπει η γυναίκα να υποβληθεί σε απεικονιστικές εξετάσεις. Εφόσον είναι πάνω από 40 η πρώτη εξέταση που θα συστήσει ο γιατρός είναι η μαστογραφία. Μία κύστη φαίνεται μαστογραφικά, είτε είναι ψηλαφητή, είτε όχι, ως μία σκίαση (μάζα) που έχει ομαλά όρια.
Όμως, η μαστογραφία δεν έχει τη δυνατότητα να διακρίνει αν η μάζα που φαίνεται σ’ αυτήν περιέχει υγρό (άρα είναι κύστη) ή είναι συμπαγής (οπότε μπορεί να είναι ένας όγκος, όπως π.χ. ένα ινοαδένωμα ή ένας καρκίνος). Αυτή την ικανότητα διαθέτει το υπερηχογράφημα, γι’ αυτό και αποτελεί την καλύτερη απεικονιστική εξέταση για τη διάγνωση των κύστεων. Σε γυναίκες νεότερες των 40 ετών, αλλά και στις μεγαλύτερες με τέτοια αδιευκρίνιστα ευρήματα, συνιστάται να γίνεται υπερηχογραφικός έλεγχος.
Οι κύστεις δεν αποτελούν προκαρκινικό στάδιο. Υπάρχουν μελέτες που έχουν δείξει μία μικρή αύξηση του κινδύνου εμφάνισης αργότερα καρκίνου του μαστού στο στήθος της γυναίκας εκ νέου αργότερα (όχι μετατροπή της κύστης σε καρκίνο).
Ποια είναι η αντιμετώπιση όταν διαγνωστεί η ύπαρξη κύστεως ή κύστεων σε μία γυναίκα;
Τις μεν μικρές κύστεις δεν τις πειράζουμε, ούτε αποτελούν εύρημα που θα ανησυχήσει τον γιατρό. Συνιστάται υπερηχογραφική παρακολούθηση στα πλαίσια του προγραμματισμένου τακτικού ελέγχου.
Η αντιμετώπιση των μεγάλων κύστεων (αυτών που τις ψηλαφώνται ή είναι πολύ μεγάλες) γίνεται με την παρακέντηση τους και το άδειασμα του υγρού που περιέχουν. Η παρακέντηση δεν πονάει και γίνεταιυπό υπερηχογραφική καθοδήγηση. Το υγρό που αναρροφάται στέλνεται για κυτταρολογική εξέταση. Το τυπικό χρώμα μίας κύστης είναι βαθυπράσινο – κίτρινο ή ορώδες διαυγές.
Αν η κύστη βρίσκεται βαθιά μέσα στο στήθος και είναι μεγάλη, τότε μπορεί να παρακεντηθεί με τη βοήθεια του υπερηχογράφου (με τον οποίον εντοπίζεται η κύστη και καθοδηγείται ο εξεταστής να σπρώξει τη βελόνα προς αυτήν).
Αν μία κύστη έχει παρακεντηθεί τουλάχιστον 2 φορές και συνεχίζει να υποτροπιάζει, δηλ. να ξαναδημιουργείται στο ίδιο σημείο, τότε ενδείκνυται η χειρουργική αφαίρεση της. Ο γιατρός που παρακεντά μία κύστη πρέπει να φροντίσει ώστε να μην αφήσει περιεχόμενο μέσα σ’ αυτήν, γιατί τότε είναι πιθανό η κύστη να ξαναγεμίσει. Όταν προηγουμένως αναφέρθηκε η ανάγκη αφαίρεσης σε περιπτώσεις υποτροπής, αυτό αφορά κύστη που έχει παρακεντηθεί και αδειάσει πλήρως.
Όταν γίνει παρακέντηση μιας ή περισσότερων κύστεων (γιατί πολλές γυναίκες έχουν περισσότερες της μίας κύστεις), τότε συνιστάται να γίνει ένα νέο υπερηχογράφημα αργότερα (μετά ένα τρίμηνο), για να ελεγχθεί το αν η κύστη εξαφανίστηκε ή όχι.
Επιπεπλεγμένες ή σύνθετες – σύμπλοκες κύστεις:
Αν το εσωτερικό της κύστης έχει παχύρευστο περιεχόμενο (π.χ. μετά από μία αιμορραγία) ή το τοίχωμα της είναι πεπαχυσμένο ή ανώμαλο (κάτι που συμβαίνει στο 5% των περιπτώσεων), τότε αυτή χαρακτηρίζεται ως σύνθετη ή επιπεπλεγμένη ή άτυπη κύστη) και πρέπει να γίνει κυτταρολογική εξέταση του αναρροφηθέντος από την παρακέντηση υγρού. Μερικές φορές μπορεί να χρειαστεί να γίνει χειρουργική αφαίρεση, ιδιαίτερα αν τα ευρήματα από τις εξετάσεις δεν είναι ξεκάθαρα. Ο υπέρηχος βοηθά πολύ στη διάγνωση ενδοκυστικών ή ενδοπορικών θηλωμάτων, όπου υπερηχογενή ευρήματα απεικονίζονται εντός των κυστικών μορφωμάτων ή ακόμα κυστικών νεοπλασμάτων, όπου όλα αυτά τα ευρήματα πρέπει να αφαιρούνται πλήρως χειρουργικά en block και να εξετάζονται ιστολογικά.
Συμπερασματικά: Οι κύστεις είναι ένα συχνό εύρημα, ιδιαίτερα γύρω από την εμμηνόπαυση. Η καλύτερη μέθοδος διάγνωσης τους είναι το υπερηχογράφημα. Η ύπαρξη απλών κύστεων δεν σημαίνει ότι η γυναίκα βρίσκεται σε προκαρκινικό ή σε καρκινικό στάδιο. Η αντιμετώπιση αφορά μόνο τις μεγάλες κύστεις και γίνεται με παρακέντησή τους. Σε υποτροπές της ίδιας κύστης, σε επιπεπλεγμένες κύστεις και σε ύποπτο ή αβέβαιο κυτταρολογικό εύρημα, τότε μπορεί να συστηθεί η χειρουργική θεραπεία.
Το ινοαδένωμα είναι ένας καλοήθης όγκος του μαστού. Δεν εξελίσσεται σε καρκίνο και δεν αυξάνει τον κίνδυνο για ανάπτυξη καρκίνου του μαστού. Εμφανίζεται ως ένα ψηλαφητό μόρφωμα, ευκίνητο, που μπορεί να γίνει πιο έντονα ψηλαφητό ίσως και επώδυνο, όταν ο μαστός είναι πρησμένος λίγο πριν την περίοδο. Αποτελεί πολύ συχνό εύρημα, είτε με την αυτοεξέταση είτε τυχαία με τον προληπτικό υπερηχογραφικό έλεγχο. Η παρουσία πολλών ινοαδενωμάτων στον έναν ή και στους δύο μαστούς δεν είναι σπάνια. Το μέγεθός τους κυμαίνεται από μερικά χιλιοστά μέχρι και 3 εκατοστά και τότε ονομάζεται απλό ινοαδένωμα. Κάποιες φορές μπορεί να πάρει μεγάλες διαστάσεις και να περάσει τα 5 εκατοστά και τότε ονομάζεται γιγάντιο ινοαδένωμα. Πολλά ινοαδενώματα συνήθως δημιουργούνται στην εφηβεία γι’ αυτό και ονομάζονται νεανικά ινοαδενώματα (juvenile fibroadenomas). Η δημιουργία τους οφείλεται στην ευαισθησία του μαστού στα αυξημένα ορμονικά επίπεδα.
Μέγεθος: Το κοινό – απλό ινοαδένωμα έχει συνήθως μέγεθος 1-3 cm, μπορεί να είναι παραπάνω από ένα και εμφανίζεται σε νεαρές γυναίκες ηλικίας 20-35 ετών. Το γιγάντιο ινοαδένωμα είναι >5 εκατοστά.
Εντοπισμός: Κατά την ψηλάφηση, περιγράφεται ως μια ελαστική, περιγραπτή, πολυλοβωτή ευκίνητη μάζα, η οποία αυξάνει σε μέγεθος, λόγω επίδρασης ορμονών (έμμηνος ρύση, γαλουχία).
Από την ψηλάφηση και μόνο είναι δύσκολο να καταλάβει ο γιατρός αν αυτό που ψηλαφά είναι κύστη ή ινοαδένωμα. Η εξέταση που κατά κανόνα ξεχωρίζει αυτά τα δύο είναι το υπερηχογράφημα. Αυτό αφορά όλες τις ηλικίες και όχι μόνο τις νεαρές, όπου το υπερηχογράφημα είναι η καλύτερη μέθοδος απεικόνισης.
Διάγνωση: Για να ταυτοποιηθεί το ινοαδένωμα πρέπει να διενεργηθεί βιοψία με κόπτουσα βελόνα (core biopsy), για να γίνει η σίγουρη ιστολογική εξέταση και διάγνωσή του.
Πώς συμπεριφέρονται: Τα πιο πολλά ινοαδενώματα δεν ξεπερνούν σε μέγεθος τα 3 εκ. Πολλά απ’ αυτά θα παραμείνουν στάσιμα σε μέγεθος, άλλα θα συνεχίσουν να αυξάνονται ( συνήθως έως 3 εκ.)
Θεραπευτική αντιμετώπιση:
Προτείνεται η τακτική παρακολούθησή τους και η χειρουργική εξαίρεση ινοαδενωμάτων όταν :
- Το ινοαδένωμα μεγαλώνει πολύ σε μέγεθος, πάνω από 3 εκατοστά
- Το ινοαδένωμα στον επανέλεγχο φαίνεται να μεγαλώνει πολύ γρήγορα
- Αν ο έλεγχος αναδείξει άτυπα χαρακτηριστικά, κλινικά ή ακτινολογικά (ύποπτο εύρημα)
- Όταν σε κατευθυνόμενη βιοψία core biopsy βρεθεί ατυπία
- Αν μία γυναίκα θέλει να αποφύγει τον επαναλαμβανόμενο έλεγχο και την παρακολούθηση
- Αν μία γυναίκα πρόκειται να μείνει έγκυος, διότι πιθανότατα το ογκίδιο θα μεγαλώσει
- Όταν προκαλεί αισθητικό πρόβλημα στο στήθος
- Όταν προκαλεί συμπτώματα, όπως πόνο στο στήθος
- Όταν προκαλεί άγχος στη γυναίκα που το ψηλαφά
- Ως απόφαση της ίδιας της γυναίκας, για οποιονδήποτε άλλο προσωπικό λόγο
Τομή αφαίρεσης ινοαδενώματος:
Η τομή του δέρματος για την αφαίρεση του όγκου επιλέγεται να γίνει συχνά στο όριο της θηλαίας άλω με το δέρμα του μαστού ( στη γραμμή – όριο μεταξύ του σκουρόχρωμου τμήματος της θηλαίας άλω και του πιο ανοιχτού δέρματος του μαστού). Και αυτό γιατί η ουλή που θα σχηματιστεί αργότερα δεν θα είναι εύκολα ορατή. Αν όμως το ινοαδένωμα είναι μεγάλο ή βρίσκεται πολύ μακριά από το όριο που αναφέρθηκε, τότε η τομή θα γίνει στην περιοχή του δέρματος που βρίσκεται σχετικά κοντά στο ινοαδένωμα, από την πρόσθια μασχαλιαία γραμμή ή την υπομάζια πτυχή, εφαρμόζοντας τεχνικές ογκοπλαστικής χειρουργικής, ώστε να μεγιστοποιήσει το καλό αισθητικό αποτέλεσμα.
Τα τελευταία χρόνια έχουν δοκιμαστεί με επιτυχία μέθοδοι με ειδικές συσκευές που απομακρύνουν κομμάτι –κομμάτι τα ινοαδενώματα. Επειδή, αυτές οι τεχνικές δημιουργούν μικρή ουλή της τάξεως του 1 εκ, έχουν καλές προοπτικές να τύχουν στο μέλλον ευρύτερης αποδοχής. Βέβαια σημαντική προϋπόθεση είναι να προηγηθεί core biopsy του ευρήματος για να επιβεβαιωθεί η ιστολογική διάγνωση του ιναδενώματος, διότι κάποιες φορές μπορεί η ιστολογική διάγνωση να δείξει ατυπία ή νεοπλασματικό ιστό, οπότε στις περιπτώσεις αυτές ενδείκνυται ειδική χειρουργική επέμβαση.
Επίσης να τονίσουμε ότι μία γυναίκα που εμφάνισε ιναδένωμα μπορεί αργότερα να εμφανίσει και άλλα ινοαδενώματα στον ίδιο ή και στον αντίπλευρο μαστό.
Έχω πολλά ινιαδενώματα. Κάθε ινοαδένωμα χρειάζεται ξεχωριστή τομή στο δέρμα;
Φυσικά και όχι. Τα πολλαπλά ινοαδενώματα αφαιρούνται από μόνο μία, καλά μελετημένης τοποθέτησης τομή, σε αθέατη θέση στον μαστό. Δεν υπάρχει λόγος για πολλαπλά χειρουργεία. Ασφαλώς και δεν γίνονται πολλαπλές τομές στο δέρμα του μαστού. Όλες οι συρραφές στο δέρμα είναι τύπου πλαστικής, με απορροφήσιμα εσωτερικά ράμματα. Η ουλή είναι δυσδιάκριτη λίγους μήνες μετά το χειρουργείο.
Συμπερασματικά: Οι νέες γυναίκες δεν πρέπει να τρομάζουν, όπως συμβαίνει πολύ συχνά όταν πιάσουν έναν όγκο στο στήθος τους. Στη νεαρή ηλικία το ινοαδένωμα είναι κατά πολύ συχνότερο απ’ ότι είναι ο καρκίνος και δεν χρειάζεται οπωσδήποτε χειρουργική αφαίρεση.
Ποια είναι τα βασικά του χαρακτηριστικά του ιναδενώματος;
Το ινοαδένωμα είναι το συνηθέστερο καλοήθες ογκίδιο στην περιοχή του μαστού. Θωρείται καλοήθης νεοπλασία, αν και πολλοί είναι αυτοί που τη συνδέουν με υπερπλασία των μαστικών λοβίων. Συνίσταται στο σχηματισμό ενός όγκου από ινώδη και αδενικό ιστό. Τα βασικά του χαρακτηριστικά είναι τα εξής:
- Σκληρότητα
- Κινητικότητα, καθώς δεν συσχετίζεται με το μαστικό αδένα ούτε συμφύεται με το δέρμα
- Σπάνια πρόκληση πόνου
- Πλήρως και ευκρινώς διακριτό σώμα με ομαλή επιφάνεια.
Πώς προκαλείται; Το ινοαδένωμα δε σχετίζεται με την ανάπτυξη καρκινικών κυττάρων και συνήθως διογκώνεται κατά την κύηση, την περίοδο του θηλασμού και την κλιμακτήριο ή την περίοδο προ της εμμηνόπαυσης. Το ινοαδένωμα εμφανίζεται σπάνια σε άρρενες. Ορισμένες μορφές του μπορούν να εξελιχθούν σε κάποια κακοήθη πάθηση, γεγονός που εξακριβώνεται με τη διενέργεια βιοψίας core biopsy.
Ποιες γυναίκες αφορά και πώς αντιμετωπίζεται; Εμφανίζεται σε γυναίκες νεαρής ηλικίας, συνήθως κάτω των 35 ετών και σπάνια μετά την εμμηνόπαυση. Λόγω της συμπαγούς φύσης του και επειδή η απεικονιστική διάγνωσή τους (με υπερήχους και μαστογραφία σε μεγαλύτερες ηλικίες ) δεν μπορεί να είναι 100 % σίγουρη, για να γίνει ασφαλής διαφοροδιάγνωσή τους από τους καρκινικούς όγκους, οι γιατροί συστήνουν βιοψία core biopsy για την εξακρίβωση της φύσης του.
Μελέτες υπολογίζουν πως μόλις το 3 – 5‰ των κρουσμάτων ινοαδενώματος συνοδεύεται και από ανάπτυξη καρκινικών κυττάρων (συνήθως μη διηθητικού λοβιακού ή DCIS ενδοπορικού καρκινώματος). Ο τρόπος αντιμετώπισής του εξαρτάται από διάφορους παράγοντες όπως το μέγεθός του, η φύση των μεταβολών του και τα συμπτώματα που επιφέρει, αλλά κυρίως από την ιστολογική διάγνωσή του. Τα ευμεγέθη εφηβικά ινοαδενώματα, τα οποία εμφανίζονται στην αρχή ή κατά τη διάρκεια της εφηβείας και συχνά προκαλούν πόνο και ασυμμετρία στους μαστούς, συχνά αφαιρούνται με τεχνικές ογκοπλαστικής χειρουργικής. Η χειρουργική αφαίρεση είναι πολύ εύκολη και δεν ταλαιπωρεί ιδιαίτερα την ασθενή.
Πρόκειται για μεικτό όγκο του μαστού, με δυνητική κακοήθεια. Πρέπει, μόλις διαγνωστεί, μέσω core biopsy, ο φυλλοειδής όγκος να αφαιρείται αμέσως, διότι έτσι μειώνεται ο κίνδυνος υποτροπών, που είναι συχνός στην παραπάνω βλάβη.
Λόγω της γρήγορης ανάπτυξής τους και του αυξημένου μεγέθους τους, ο χειρουργός μαστού πρέπει να γνωρίζει την ογκοπλαστική αφαίρεση, προκειμένου να επιτύχει την πλήρη αφαίρεσή τους επί υγιούς, με καλό αισθητικό αποτέλεσμα.
Ο φυλλοειδής όγκος είναι ένας σπάνιος ινοεπιθηλιακός όγκος. Προέρχεται δηλαδή και από τα κύτταρα του αδένα του μαστού (επιθήλιο των πόρων και των λόβιων), αλλά και από κύτταρα του συνδετικού ιστού (μεσέγχυμα). Εμφανίζεται ως ψηλαφητό μόρφωμα, ευκίνητο χωρίς να κολλάει στους γύρω ιστούς και στο δέρμα. Μοιάζει πολύ με το ινοαδένωμα. Η διαφορά με το ινοαδένωμα είναι ότι εμφανίζεται συνήθως σε μεγαλύτερες ηλικίες ( γυναίκες πάνω από 35 ετών), αναπτύσσεται γρήγορα, έχει την τάση να καταλαμβάνει μεγάλο τμήμα του μαστού και να υποτροπιάζει μετά την αφαίρεσή του. Δεν περιβάλλεται από κάψα και σπάνια εμφανίζεται και στους δύο μαστούς.
Υπάρχουν τρεις διαφορετικές μορφές φυλλοειδών όγκων που εμφανίζουν διαφορετική συμπεριφορά και αντιμετωπίζονται διαφορετικά:
- Καλοήθης μορφή: αποτελεί την συχνότερη μορφή φυλλοειδούς όγκου. Σχεδόν το 20% των όγκων αυτών υποτροπιάζουν μετά την χειρουργική τους αφαίρεση. Για το λόγο αυτό θα πρέπει να αφαιρείται και μία περιοχή υγιούς ιστού τουλάχιστον 1 εκατοστό γύρω από τον όγκο.
- Ενδιάμεση μορφή: εμφανίζει ιστολογικά χαρακτηριστικά καλοήθους και κακοήθους μορφής και η συμπεριφορά του είναι απρόβλεπτη.
- Κακοήθης μορφή ή φυλλοειδές κυστεοσάρκωμα: αποτελούν το 20% των φυλλοειδών όγκων και συμπεριφέρονται ως σαρκώματα. Ωστόσο μόνο το 5% αυτών εκδηλώνει πραγματικά κακοήθη συμπεριφορά. Υποτροπιάζουν πολύ συχνά γι ’αυτό και θα πρέπει να αφαιρείται πολύ μεγάλο τμήμα υγιούς ιστού γύρω από τον όγκο ή να γίνεται μαστεκτομή. Μπορεί να υποτροπιάσουν στο δέρμα και στους θωρακικούς μύες. Δεν κάνουν μετάσταση στους λεμφαδένες της μασχάλης, μεθίστανται όμως στους πνεύμονες, το ήπαρ, τα οστά. Δεν απαντούν σε ορμονική θεραπεία, χημειοθεραπεία ή ακτινοθεραπεία όπως ο καρκίνος του μαστού.
Τι πρέπει να προσέχετε
Ακόμη και εάν ο φυλλοειδής όγκος που είχατε αποδείχθηκε καλοήθης, ακόμη και εάν αφαιρέθηκε με ευρεία εκτομή υγιούς ιστού, εξακολουθεί να υπάρχει το ενδεχόμενο υποτροπής. Επιπλέον η συμπεριφορά ενός τέτοιου όγκου ακόμα παραμένει απρόβλεπτη, γι’ αυτό και θα πρέπει να βρίσκεστε σε στενή παρακολούθηση από τον γιατρό σας, για τα πρώτα έτη τουλάχιστον κάθε 6 μήνες.
Μαστίτιδα είναι η φλεγμονή του μαστού. Εμφανίζεται συνήθως σε ηλικίες μεταξύ 20 και 50 ετών και οφείλεται σε μικρόβια που σαπροφυτούν στο δέρμα. Τα πιο συνήθη μικρόβια που προκαλούν τη φλεγμονή είναι ο σταφυλόκοκκος και ο στρεπτόκοκκος. Η φλεγμονή μπορεί να προσβάλλει το δέρμα ή να δημιουργηθεί μέσα σε ένα σημείο στο μαστό, στη συνέχεια να επεκταθεί σε ολόκληρο το μαστό και να δημιουργήσει αποστηματικές κοιλότητες.
Υπάρχουν τρεις βασικές κατηγορίες μαστίτιδας:
- μαστίτιδα της γαλουχίας
- μαστίτιδα που δεν σχετίζεται με την γαλουχία
- μαστίτιδα που σχετίζεται με την φλεγμονή του δέρματος του μαστού
1.Μαστίτιδα της γαλουχίας
Πρόκειται για φλεγμονή που εμφανίζεται κυρίως στις γυναίκες που θηλάζουν, ή μπορεί να εκδηλωθεί και στη φάση του απογαλακτισμού, λόγω απόφραξης κάποιων πόρων που οδηγεί στη συσσώρευση του μητρικού γάλακτος και στην ανάπτυξη μικροβίων. Η φλεγμονή σιγά σιγά επεκτείνεται δια μέσου των γαλακτοφόρων πόρων σε όλο το μαστό και δημιουργεί αποστήματα μονόχωρα ή πολύχωρα. Εκδηλώνεται με έντονο πόνο, οίδημα, ερυθρότητα και θερμότητα του μαστού και επιπλέον με πυρετό και ρίγος. Συχνά σχετίζεται με τραυματισμό της θηλής ή με ύπαρξη ραγάδας στη θηλή, ωστόσο δεν είναι η θηλή συνήθως το σημείο εισόδου των μικροβίων. Ο ειδικός ιατρός θα αποφανθεί εάν εκτός από την παροχέτευση του γάλακτος από το μαστό, μπορεί να αντιμετωπισθεί μόνο με αντιβιοτική θεραπεία. Το πρόβλημα εμφανίζεται συχνότερα στις καπνίστριες και στις γυναίκες με διαβήτη και πολύ σπάνια συνδέεται με καρκίνο.
Πώς αντιμετωπίζεται η μαστίτιδα της γαλουχίας;
Η μαστίτιδα της γαλουχίας αντιμετωπίζεται με αντιβιοτικά. Εάν υπάρχει αποστηματική κοιλότητα με πύον γίνεται αναρρόφηση και παροχέτευση του αποστήματος με βελόνα και καλλιέργεια του πύου. Με αυτόν τον τρόπο απομακρύνονται τα μικρόβια από το μαστό, αλλά και εντοπίζεται ποιο μικρόβιο αναπτύχθηκε στο μαστό και με ποια αντιβιοτικά μπορεί να καταπολεμηθεί. Μερικές φορές χρειάζεται επανειλημμένη παροχέτευση του αποστήματος προκειμένου να υποχωρήσει και να εξαλειφθεί πλήρως. Όταν τα αποστήματα είναι μεγάλα μέσα στον μαστό είναι απαραίτητη η διάνοιξη και ο χειρουργικός καθαρισμός των αποστημάτων.
Μπορεί να συνεχιστεί ο θηλασμός με τη μαστίτιδα;
Ο θηλασμός μπορεί να συνεχιστεί με τη μαστίτιδα. Απαραίτητη προϋπόθεση είναι η σωστή επιλογή του αντιβιοτικού, που χορηγείται στη θηλάζουσα μητέρα, ώστε να μην επηρεαστεί το νεογνό.
2.Μαστίτιδα που δεν σχετίζεται με τη γαλουχία
Η μαστίτιδα που δεν σχετίζεται με τη γαλουχία αφορά είτε τις φλεγμονές που συμβαίνουν στη θηλή ή γύρω από τη θηλή στη θηλαία άλω, είτε φλεγμονές που συμβαίνουν περιφερικά μέσα στο μαστό. Συχνά εμφανίζεται σε καπνίστριες και γυναίκες με σακχαρώδη διαβήτη.
α) Περιθηλαία φλεγμονή
Περιθηλαία φλεγμονή ονομάζεται η φλεγμονή που αναπτύσσεται στη θηλή ή γύρω από τη θηλή. Εμφανίζεται συνήθως σε νεαρές γυναίκες. Το κάπνισμα είναι ο πιο ενοχοποιητικός παράγοντας. Σχεδόν το 90% των γυναικών που πάσχουν από περιθηλαία φλεγμονή είναι βαριές καπνίστριες. Το τσιγάρο περιέχει ουσίες οι οποίες καταστρέφουν το τοίχωμα των γαλακτοφόρων πόρων που βρίσκονται κάτω από τη θηλή. Στη συνέχεια μικρόβια πηγαίνουν και εγκαθίστανται πάνω στο κατεστραμμένο τοίχωμα των γαλακτοφόρων πόρων και δημιουργείται η φλεγμονή. Εκδηλώνεται με πόνο στη θηλή, ερύθημα, αναστροφή της θηλής προς τα μέσα (εισολκή) στο σημείο που βρίσκεται ο γαλακτοφόρος πόρος που πάσχει και με εκροή πύου από τη θηλή.
Θεραπεία περιθηλαίας φλεγμονής
Η περιθηλαία φλεγμονή αντιμετωπίζεται με αντιβιοτικά. Εάν υπάρχει αποστηματική κοιλότητα με πύον κάτω από τη θηλή θα πρέπει να αναρροφηθεί και να παροχετευτεί υπό υπερηχογραφική καθοδήγηση με σύριγγα και να γίνει καλλιέργεια του πύου σε μικροβιολογικό εργαστήριο για να βρεθεί το μικρόβιο που προκάλεσε τη μόλυνση, αλλά και το αντιβιοτικό που μπορεί να εξουδετερώσει αυτό το μικρόβιο. Πολλές φορές χρειάζεται να γίνει διάνοιξη του δέρματος με τοπική ή γενική αναισθησία προκειμένου να αδειάσει η αποστηματική κοιλότητα από το πύον και να καθαριστεί καλά. Δυστυχώς στις περισσότερες περιπτώσεις η φλεγμονή επανεμφανίζεται γιατί ο ενοχοποιητικός παράγοντας δηλαδή το κάπνισμα και το κατεστραμμένο τοίχωμα των γαλακτοφόρων πόρων, εξακολουθεί να υπάρχει. Πολλές ασθενείς αναπτύσσουν περιθηλαίο συρίγγιο, δηλαδή επικοινωνία ενός κεντρικού υποθηλαίου γαλακτοφόρου πόρου που φλεγμαίνει με το δέρμα γύρω από τη θηλή. Στην περίπτωση αυτή θα πρέπει να γίνει χειρουργική εκτομή του συριγγίου και του πόρου που πάσχει ή ακόμη και όλων των κεντρικών γαλακτοφόρων πόρων που βρίσκονται κάτω από τη θηλή.
β) Περιφερικά αποστήματα του μαστού
Τα περιφερικά αποστήματα του μαστού που δεν σχετίζονται με την γαλουχία είναι σχετικά σπάνια. Συνήθως υπάρχει κάποια άλλη νόσος από την οποία πάσχει μία γυναίκα, η οποία ευθύνεται για την δημιουργία τους όπως ο διαβήτης, η θεραπεία με κορτιζόνη, η ρευματοειδής αρθρίτιδα και η κοκκιωματώδης λοβιακή μαστίτιδα.
Τα περιφερικά αποστήματα του μαστού θεραπεύονται με αντιβιοτικά και παροχέτευση του πύου με σύριγγα υπό υπερηχογραφική καθοδήγηση ή με διάνοιξη και χειρουργικό καθαρισμό.
3.Μαστίτιδα που σχετίζεται με φλεγμονή του δέρματος του μαστού
Η μαστίτιδα που ξεκινά από μόλυνση του δέρματος αναπτύσσεται συνήθως στον κάτω πόλο του μαστού. Εμφανίζεται σε γυναίκες παχύσαρκες με πολύ μεγάλους μαστούς και σε αυτές που έχουν ανεπαρκή προσωπική υγιεινή. Εκδηλώνεται ως κυτταρίτιδα του δέρματος ή ως απόστημα. Το πιο σύνηθες μικρόβιο που ευθύνεται για τη φλεγμονή είναι ο χρυσίζων σταφυλόκοκκος. Οι σμηγματογόνες κύστες του δέρματος αλλά και η πυώδης ιδρωταδενίτιδα μπορούν επίσης να δημιουργήσουν φλεγμονές.
Η μαστίτιδα του δέρματος θεραπεύεται με χορήγηση αντιβιοτικών και σε περίπτωση που υπάρχει απόστημα, με παροχέτευση με σύριγγα υπό υπερηχογραφική καθοδήγηση ή χειρουργική διάνοιξη και καθαρισμό. Δυστυχώς οι φλεγμονές αυτές επανεμφανίζονται συχνά. Θα πρέπει οι γυναίκες που υποφέρουν από τέτοιου είδους φλεγμονές να προσπαθήσουν να χάσουν κιλά, να αποφεύγουν τις λιπαρές τροφές και τα γλυκά, να φροντίζουν την υγιεινή της περιοχής και να προτιμούν τα βαμβακερά εσώρουχα.
Τι πρέπει να προσέχετε
Η μαστίτιδα δεν προκαλεί καρκίνο του μαστού, ούτε αυξάνει τον κίνδυνο για εμφάνιση καρκίνου του μαστού. Ωστόσο επειδή υπάρχει και ένα είδος πολύ επιθετικού καρκίνου που εκδηλώνεται ως φλεγμονή και ονομάζεται φλεγμονώδης καρκίνος του μαστού, με συμπτώματα παρόμοια με της μαστίτιδας, θα πρέπει, μετά τη χορήγηση αντιβιοτικών και την ύφεση ή μη της φλεγμονής να γίνεται πάντα έλεγχος με μαστογραφία και υπέρηχο μαστών, προκειμένου να αποκλειστεί το σπάνιο ενδεχόμενο φλεγμονώδους καρκίνου του μαστού. Σε αυτήτην περίπτωση, η ανώδυνη βιοψία core biopsy θα θέσει τη σίγουρη ιστολογική διάγνωση.
Συμπέρασμα: Εάν δείτε το στήθος σας να πρήζεται, να πονάει, να είναι ζεστό και κόκκινο, εάν δείτε μικρά οζίδια ροζ χρώματος ή το δέρμα να γίνεται σαν φλοιός πορτοκαλιού, θα πρέπει αμέσως να απευθυνθείτε σε ειδικό χειρουργό μαστού.
Πολλές φορές μιμείται τον καρκίνο και γιανα είμαστε 100% ασφαλείς, η βιοψία core biopsy στο ιατρείο είναι αναπόφευκτη για να ξεκαθαρίσει την ύπαρξη ή μη κακοήθειας και να θέσει τη σίγουρη ιστολογική διάγνωση. Ο κίνδυνος μελλοντικής ανάπτυξης καρκίνου σε γυναίκες με σκληρυντική αδένωση, είναι τριπλάσιος από αυτόν που διατρέχουν οι γυναίκες με απλούς λιπώδεις μαστούς. Συνεπώς η σκληρυντική αδένωση, και μας δυσκολεὐει στη διάγνωση και αποτελεί παράγοντα αυξημένου κινδύνου.
Η διάγνωση της σκληρυντικής αδένωσης πιθανολογείται αρχικά με την ψηλάφηση μαστών, τη μαστογραφία και τον υπέρηχο. Όμως η πιθανότητα σφάλματος της μαστογραφίας στις περιπτώσεις των πυκνών μαστών με σκληρυντική αδένωση, φθάνει το 38%. Γι αυτό πολύ συχνά γίνεται η διάγνωση με τη λήψη ιστού για βιοψία από την πιο ύποπτη περιοχή (Core biosy).
Το λίπωμα είναι μία καλοήθης μάζα λιπώδους σύστασης που εμφανίζεται συνήθως υποδόρια (αμέσως κάτω από το δέρμα) αλλά ορισμένες φορές και σε βαθύτερα μυϊκά στρώματα. Σε περίπτωση συσχέτισής του με αδένες, τότε αναφερόμαστε σε αυτό ως αδενολίπωμα.
Βασικά του χαρακτηριστικά:
- Κινητικότητα.
- Σφαιρικό σχήμα.
- Ομαλό περίγραμμα.
- Ποικίλο μέγεθος (μερικά χιλιοστά ως μερικά εκατοστά – σπάνια περισσότερα από 3).
- Βραδεία ανάπτυξη.
- Δεν προκαλεί πόνο.
Πώς προκαλείται;
Δεν είναι πλήρως εξακριβωμένα τα αίτια εμφάνισής του, αλλά είναι βέβαιο πως δεν σχετίζονται με ανάπτυξη καρκινικών κυττάρων. Η κληρονομική προδιάθεση φαίνεται πως παίζει κάποιο ρόλο.
Πώς εντοπίζεται;
Κατά την κλινική εξέταση ή την αυτοψηλάφηση και αποσαφηνίζεται με το υπέρηχο και την μαστογραφία.
Σε ποιες γυναίκες εμφανίζεται;
Έχει παρατηρηθεί πως λιπώματα εμφανίζονται κάπως συχνότερα σε γυναίκες με ευμεγέθεις μαστούς. Επίσης τα λιπώματα εμφανίζονται και σε άλλα μέρη του σώματος και σε άνδρες.
Πώς αντιμετωπίζεται;
Το λίπωμα, όπως και το αδενολίπωμα, αφαιρείται πολύ εύκολα χειρουργικά μέσω τοπικής αναισθησίας, για λόγους κυρίως αισθητικούς ή πιεστικών φαινομένων. Το καλοήθες ογκίδιο, συνήθως, για ιστολογική εξέταση.
Η γαλακτόρροια είναι μία γαλακτώδης έκκριση των θηλών, που δεν σχετίζεται με την φυσιολογική παραγωγή γάλακτος λόγω θηλασμού. Από μόνη της δεν είναι ασθένεια, αλλά σύμπτωμα. Αν και αυτό συμβαίνει πιο συχνά στις γυναίκες, γαλακτόρροια μπορεί να συμβεί και σε άνδρες και μερικές φορές ακόμη και σε μωρά.
Σημεία και συμπτώματα
- Άσπρο έκκριμα από τις θηλές σας, συνήθως και από τις δύο.
- Διακοπή της περιόδου (αμηνόρροια).
Μερικές φορές η γαλακτόρροια είναι ιδιοπαθής. Οι ερευνητές αναφέρουν ότι στο περίπου το 50% των περιπτώσεων δεν μπορεί να εντοπιστεί κάποιο αίτιο. Συχνά, όμως, υποκρύπτει άλλη πάθηση, π.χ ένα αδένωμα υποφύσεως. Απαιτείται έλεγχος προλακτίνης ορού και επί αυξημένων τιμών ειδικές απεικονιστικές εξετάσεις, όπως η μαγνητική της βάσης του εγκεφάλου. Το 25% περίπου των γυναικών με πάθηση γαλακτόρροιας έχουν ένα είδος υποφυσιακού όγκου που λέγεται προλακτίνωμα. Ο όγκος είναι συνήθως καλοήθης, εκκρίνει προλακτίνη, την ορμόνη που ρυθμίζει την παραγωγή γάλακτος από το μαστό και προκαλεί υπερπρολακτιναιμία.
Στο υπόλοιπο 25% των περιπτώσεων η γαλακτόρροια έχει διάφορα αίτια. Για παράδειγμα, μπορεί να είναι ένδειξη θυρεοειδούς που υπολειτουργεί (υποθυρεοειδισμός) ή παρενέργεια κάποιου φαρμάκου.
Τα φάρμακα που μπορεί να προκαλέσουν γαλακτόρροια είναι η μεθυλντόπα (που χρησιμοποιείται για την αρτηριακή υπέρταση), η διγοξίνη (φάρμακο για την καρδιά), οι φαινοθειαζίνες (μία τάξη ηρεμιστικών), διάφορα είδη αντικαταθλιπτικών φαρμάκων, η δεξτροαμφεταμίνη (Dexedrine), ένα ψυχοδιεγερτικό που χρησιμοποιείται για παθήσεις όπως η πάθηση διαταραχής συγκέντρωσης / υπερκινητικότητας και η ναρκοληψία και οι πραζόλες για τη θεραπεία της γαστρίτιδας και του πεπτικού έλκους.
Διάγνωση
Αν έχετε σημεία και συμπτώματα, επισκεφτείτε το γιατρό σας για μία εξέταση μαστού. Αρχικά θα συλλέξει δείγμα από το υγρό που παράγει ο μαστός, θα ελέγξει το χρώμα και την υφή του και θα το στείλει για κυτταρολογική εξέταση, για να βεβαιωθεί ότι δε σχετίζεται με κακοήθεια.
Για να μπορέσει να εξακριβώσει το αίτιο του προβλήματος, ο γιατρός μπορεί να σας εξετάσει επίσης για παθήσεις, όπως ο υποθυρεοειδισμός και να ζητήσει αντίστοιχες ορμονικές εξετάσεις, καθώς και τα επίπεδα της προλακτίνης στον ορό του αίματος. Άλλες εξετάσεις μπορεί να είναι η μαγνητική τομογραφία του υποθαλάμου και της υπόφυσης του εγκεφάλου για τον αποκλεισμό μακρο-ή μικροπρολακτινώματος.
Η γαλακτόρροια δεν απειλεί την υγεία σας, εκτός και αν προέρχεται από υποφυσιακό όγκο. Αυτοί οι όγκοι αναπτύσσονται αργά και κάποιοι τελικά σταθεροποιούνται. Πολλές φορές αντιμετωπίζονται επιτυχώς με φαρμακευτική αγωγή Dostinex, Perlodel κ.λ.π. Αν κάτι τέτοιο αποτύχει, ο γιατρός μπορεί να συστήσει εγχείρηση ή ακτινοθεραπεία.
Άνδρες και μωρά
Στους άνδρες, η γαλακτόρροια μπορεί να σχετίζεται με ανεπάρκεια τεστοστερόνης και συνήθως εμφανίζεται με διόγκωση του στήθους ή ευαισθησία (γυναικομαστία). Γαλακτόρροια συμβαίνει μερικές φορές στα νεογνά. Τα υψηλά ποσοστά οιστρογόνων στη μητέρα, διαπερνούν τον πλακούντα στο αίμα του μωρού. Αυτό μπορεί να προκαλέσει διόγκωση του μαστού του μωρού, η οποία μπορεί να συνδέεται με μια γαλακτώδη έκκριση των θηλών.
Θεραπεία
Το είδος της θεραπείας που χρησιμοποιείται για τη γαλακτόρροια εξαρτάται από το αίτια της ασθένειας.
Φάρμακα: Για τον υποθυρεοειδισμό ο γιατρός σας πιθανώς να σας χορηγήσει το φάρμακο θυροξίνη (Thyrohormone, Τ4 κ.ά.). Αν έχετε έναν υποφυσιακό όγκο που προκαλεί το πρόβλημα ή αν οι εξετάσεις δε δίνουν κάποια εξήγηση για τη γαλακτόρροια, ο γιατρός σας μπορεί να σας χορηγήσει το φάρμακο βρωμοκρυπτίνη (Parlodel). Αυτό το φάρμακο μπορεί να συρρικνώσει έναν όγκο και να μειώσει τα επίπεδα προλακτίνης. Επιπλέον, η βρωμοκρυπτίνη συχνά μειώνει τη γαλακτόρροια, ακόμα και αν η αιτία της παραμένει άγνωστη.
Εγχείρηση: Σε περίπτωση κάποιου μεγάλου όγκου της υπόφυσης η εγχείρηση μπορεί να είναι απαραίτητη. Επειδή αυτού του είδους οι όγκοι τείνουν να εμφανίζονται ξανά, μπορεί να χρειαστεί μία μακροχρόνια θεραπεία με βρωμοκρυπτίνη ή κάποια αγωγή ακτινοβολίας.
Σε κάθε περίπτωση ρύσεως υγρού από τη θηλή χρειάζεται επίσκεψη για έλεγχο από τον ειδικό μαστολόγο. Αυτός θα καθορίσει τη σειρά των εξετάσεων, θα ερμηνεύσει τα αποτελέσματά τους και θα συστήσει περαιτέρω τη σωστή θεραπευτική αντιμετώπιση.
Είναι το γύρισμα της θηλής προς τα μέσα. Υπολογίζεται ότι το 2% των γυναικών έχουν θηλές γυρισμένες προς τα μέσα είτε στον ένα είτε και στους δύο μαστούς. Αυτό οφείλεται σε κληρονομικούς λόγους, σε διαταραχές της ανάπτυξης των μαστών στην εμβρυϊκή ζωή, σε φλεγμονή ή σε άλλες σπάνιες παθήσεις. Πέρα από το αισθητικό πρόβλημα, προκαλεί πρόβλημα στη γυναίκα κατά τον θηλασμό. Σήμερα ένας έμπειρος χειρουργός μαστού, μπορεί να διενεργήσει επέμβαση ανάταξης των θηλών.
Αν, όμως η θηλή ήταν φυσιολογική και εμφανίστηκε εισολκή θηλής αργότερα κάποια στιγμή στη ζωή της γυναίκας, αποτελεί ένδειξη πάθησης, ενδεχομένως και καρκίνου του μαστού, γι΄αυτό η ασθενής πρέπει να επισκεφτεί άμεσα τον ειδικό γιατρό μαστολόγο, χειρουργό μαστού για περαιτέρω διερεύνηση.
Όταν από τον ένα μαστό ή και από τους δύο μαστούς, από ένα ή περισσότερους πόρους εμφανίζεται έκκριμα, δηλαδή τρέχει μόνο του ή μετά από πίεση της θηλής, υγρό, χωρίς η γυναίκα να βρίσκεται σε περίοδο εγκυμοσύνης ή θηλασμού, τότε ανεξαρτήτως του χρώματος που έχει το υγρό, πρέπει να επισκεφθεί αμέσως τον μαστολόγο.
Το έκκριμα της θηλής μπορεί να οφείλεται σε κάποιον μικρό καλοήθη όγκο (θήλωμα, που θεωρείται προκαρκινική βλάβη και πρέπει να αφαιρείται χειρουργικά με το γαλακτοφόρο πόρο en block) μέσα σε κάποιον γαλακτοφόρο πόρο του μαστού, σπανιότερα σε καρκίνο του μαστού ή σε γυναίκες με υποθυρεοειδισμό, ως παρενέργεια από τη λήψη κάποιων φαρμάκων.
Τέλος μπορεί να οφείλεται και στην ύπαρξη όγκου στην υπόφυση, ο οποίος προκαλεί αύξηση μιας ορμόνης που λέγεται προλακτίνη (προλακτίνωμα) .
Συμπέρασμα: Σε περίπτωση που έχετε έκκριμα από την θηλή σας, θα πρέπει να επισκεφτείτε αμέσως τον μαστολόγο – χειρουργό μαστού για περαιτέρω διερεύνηση.
Το θήλωμα είναι ένα είδος καλοήθους όγκου που αναπτύσσεται στο μαστό ή και σε άλλα όργανα. Ουσιαστικά αποτελεί μια καλοήθη υπερπλασία του επιθηλίου των γαλακτοφόρων πόρων του μαστού. Διακρίνεται σε:
- Μονήρες θήλωμα (εντοπίζεται εγγύς του συμπλέγματος θηλής και θηλαίας άλους, της σκουρόχρωμης περιοχής που περιβάλλει τη θηλή).
- Πολλαπλά θηλώματα (εντοπίζονται συνήθως περιφερειακά της θηλής).
- Αδένωμα πόρων (ductal adenoma – εντοπίζεται σε μεγάλους μαστικούς πόρους).
- Αδένωμα θηλής (nipple adenoma).
Βασικά του χαρακτηριστικά είναι:
- Η μάζα του είναι ψηλαφητή όταν εντοπίζεται σε μεγάλο μαστικό πόρο κοντά στη θηλή.
- Λείο, ομαλό περίγραμμα.
- Μέγεθος από μερικά χιλιοστά ως αρκετά εκατοστά.
- Ποικίλης σκληρότητας σύσταση.
- Μπορεί να συνοδεύεται από ορώδη ή και αιμορραγικά εκκρίματα από τη θηλή.
- Διάβρωση ή εξέλκωση (μετατροπή σε έλκος, δηλαδή σε ιστολογική βλάβη) της θηλής (σε περίπτωση αδενώματος θηλής).
Πώς προκαλείται; Η αιτιολογία δεν έχει προσδιοριστεί ακόμα πλήρως. Πιθανόν σχετίζεται με ορμονικές διαταραχές ή με παλιότερες κακώσεις ή τραυματισμούς του μαστού.
Σε ποιες γυναίκες εμφανίζεται; Αφορά κυρίως γυναίκες 45 – 50 ετών, αλλά και νεότερες ή μεγαλύτερες γυναίκες και έχει συσχετιστεί με αυξημένο κίνδυνο ανάπτυξης καρκίνου στο μαστό.
Πώς αντιμετωπίζεται; Συνήθως αντιμετωπίζεται με χειρουργική επέμβαση, αφού θεωρείται προκαρκινική βλάβη και πρέπει να αφαιρείται χειρουργικά με το γαλακτοφόρο πόρο en block.
Η διάγνωση γίνεται:
1. Με ανώδυνη βιοψία με κόπτουσα βελόνα (core biopsy) καθοδηγούμενη υπερηχογραφικά ή με μαμμοτόμο.
2. Σε περίπτωση που η ιστολογική διάγνωση δείξει άτυπη επιθηλιακή υπερπλασία, απαιτείται πλήρης χειρουργική αφαίρεση της περιοχής, κατόπιν εντοπισμού με τοποθέτηση οδηγού- αγκίστρου.
ΥΠΕΡΠΛΑΣΙΑ ΤΩΝ ΠΟΡΩΝ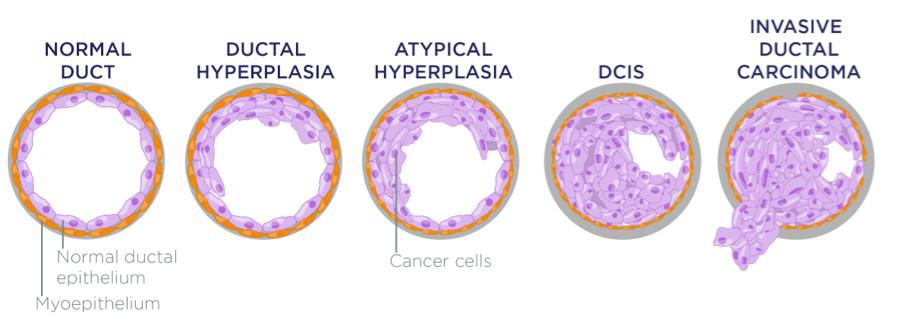
Ο μαστός είναι ένας αδένας που αποτελείται από τα λόβια μέσα στα οποία δημιουργείται το γάλα και από γαλακτοφόρους πόρους οι οποίοι μεταφέρουν το γάλα στη θηλή. Καθώς ο μαστός ωριμάζει μετά τα 35, μετά την εγκυμοσύνη και συχνά κοντά στην εμμηνόπαυση, οι γαλακτοφόροι πόροι που βρίσκονται πίσω από τη θηλή κονταίνουν σε μήκος και φαρδαίνουν σε πλάτος. Αυτό ονομάζεται εκτασία των πόρων, αποτελεί μία φυσιολογική αλλαγή του μαστού και δεν πρέπει μία γυναίκα να ανησυχεί γι’ αυτό.
Μερικές φορές μαζεύεται υγρό που λιμνάζει μέσα στους διατεταμένους πόρους και αυτό τότε ονομάζεται κυστική διάταση των πόρων. Σε τέτοιες περιπτώσεις συχνά βλέπουμε έκκριμα από την θηλή το οποίο μπορεί να είναι πυκνόρρευστο ή ορώδες. Σπάνια τα κύτταρα που επαλείφουν τον αυλό των πόρων μπορεί να φλεγμαίνουν και να προκαλούν πόνο.
Άλλοτε πάλι μπορεί να ψηλαφούμε ένα σκληρό μόρφωμα πίσω από τη θηλή . Αυτό μπορεί να οφείλεται στη δημιουργία ουλώδους αντιδραστικού ιστού ως αποτέλεσμα φλεγμονής των πόρων ή στην κυστική διάταση ενός πόρου. Ακόμη μπορεί η εκτασία των πόρων –καθώς οι πόροι μειώνονται σε μήκος- να οδηγήσει στην εισολκή της θηλής.
Πως γίνεται η διάγνωση της εκτασίας των πόρων?
Η εκτασία των πόρων συνήθως είναι τυχαίο εύρημα στον υπέρηχο μαστών. Μπορεί όμως, εάν υπάρχει κυστική διάταση οπισθοθηλαίως με πυκνόρρευστο περιεχόμενο, να φανεί και στη μαστογραφία ως μία οζώδης σκίαση πίσω από τη θηλή. Συχνά το ανακαλύπτουμε μετά από κάποιο σύμπτωμα που θορύβησε την γυναίκα. Τα πιο συχνά συμπτώματα είναι το έκκριμα θηλής, η εισολκή της θηλής, η φλεγμονή της θηλής και το ψηλαφητό μόρφωμα κάτω από τη θηλή. Μία γυναίκα που αναφέρεται στον γιατρό με τα παραπάνω συμπτώματα θα πρέπει να υποβληθεί σε καλή κλινική εξέταση, ψηφιακή μαστογραφία και υπέρηχο μαστών. Εάν συνυπάρχει και έκκριμα από τη θηλή θα πρέπει αυτό να ληφθεί και να γίνει κυτταρολογική εξέταση του εκκρίματος για να ελέγξουμε αν πρόκειται για μία καλοήθη κατάσταση του μαστού ή όχι.
Θεραπεία και παρακολούθηση της εκτασίας των πόρων
Τις περισσότερες φορές δεν απαιτείται καμία θεραπεία, αφού η εκτασία των πόρων αποτελεί μία φυσιολογική αλλαγή του μαστού. Εάν υπάρχει έκκριμα στην θηλή δεν θα πρέπει να πιέζεις τη θηλή και να προκαλείς την έξοδό του, γιατί αυτό προκαλεί επιπλέον έκκριμα και μπορεί επιπλέον να οδηγήσει σε φλεγμονή. Εάν επιβεβαιώσουμε ότι πρόκειται για μία καλοήθη κατάσταση μέσω υπερήχων και κυτταρολογικής εξέτασης του εκκρίματος, τότε αρκεί η απλή παρακολούθηση.
Τι θα πρέπει να προσέχετε
Η εκτασία των πόρων δεν αυξάνει τον κίνδυνο για ανάπτυξη καρκίνου του μαστού στο μέλλον. Ωστόσο τα συμπτώματά της είναι παρόμοια με συμπτώματα που αφορούν την ύπαρξη καρκίνου. Γι’ αυτό μόλις αντιληφθείτε κάτι διαφορετικό στο μαστό σας, θα πρέπει να επισκεφτείτε γρήγορα τον ειδικό μαστολόγο.
Πρόκειται για φλεγμονή που δημιουργείται για τους ίδιους λόγους που δημιουργείται η μαστίτιδα, αλλά η συγκέντρωση πύου απαιτεί άμεση αντιμετώπιση με παροχέτευση, συνήθως με παρακέντηση με σύριγγα, υπό υπερηχογραφική καθοδήγηση. Εάν δεν επιτευχθεί το επιθυμητό αποτέλεσμα, τότε απαιτείται χειρουργική παροχέτευση και περαιτέρω έλεγχος μόλις υποχωρήσει η φλεγμονή.

